par | 22 Juil 2014 | pathologie
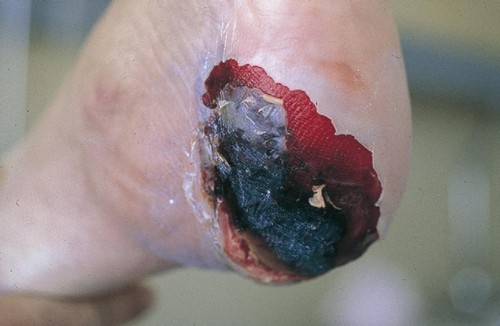
Nécrose résultant d’une portion de tissu cutané sous l’influence d’une brûlure, d’un caustique, d’une gelure ou d’une gangrène. La nécrose s’éliminera lorsque la cicatrisation sera rendue, possible. Certaines escarres se forment par compression et asphyxie des tissus sous-cutanés lors d’un séjour prolongé au lit.
Elle siège dans ce cas souvent à la partie postérieure du talon et au sacrum. Le risque d’escarre peut être évité maintenant par des types de lit avec matelas à eau et par l’application de poudres et de crêmes.
Dans certains cas, des escarres peuvent siéger au niveau des malléoles externes et de la partie postérieure du talon, sous l’insertion du tendon d’Achille. On les trouve surtout chez les personnes âgées présentant une ischémie, compliquée par des troubles circulatoires d’origine veineuse.
L’escarre se forme et est douloureuse au lit lorsque le tissu sous-cutané est comprimé entre deux plans durs, l’un osseux, la malléole ou le calcanéum, l’autre, le plan sur lequel le malade repose.
Plus de renseignements? contactez moi ICI
par | 6 Juil 2014 | pathologie
Définition :
L’inflammation de l’aponévrose plantaire reliant l’os du talon avec les phalanges du pied est à l’origine de l’épine calcanéenne. L’épine calcanéenne rend la marche difficile et par conséquent elle est invalidante chaque jour.
L’épine calcanéenne est aussi appelée épine de Lenoir ou exostose calcanéenne, ou talalgie plantaire.
Ceci peut être observé avec précision sur une radiographie.
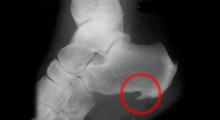
L’épine calcanéenne est une affection invalidante quotidiennement. Son évolution dépend de la précocité de la prise en charge. Il est important de consulter un podologue.
Causes et facteurs de risques de l’épine calcanéenne :
La pratique de sport sollicitant l’articulation du pied comme la course à pied, la randonnée, la marche… est une cause de l’épine calcanéenne. Une longue marche et une station debout prolongée et répétée font aussi partie des causes de l’épine calcanéenne. L’âge et l’obésité en sont aussi. Le déséquilibre constant dû aux types de pieds comme les pieds plats ou les pieds creux ainsi que le port de chaussures inadaptées sont des facteurs qui peuvent provoquer l’épine calcanéenne.
Les symptômes de l´épine calcanéenne :
La douleur localisée au niveau du talon est le signe principal de cette pathologie.
Au commencement la douleur, qui est un des premiers symptômes, est insignifiante et souvent ignorée. La personne sent la douleur en dynamique (à la marche, à la course…), mais ne se plaint pas encore. Puis la douleur devient plus intense.
Ensuite la douleur devient très vive le matin au lever. Le patient décrit la douleur comme une sensation d’aiguille enfoncée dans le talon. Cette douleur finit par irradier sous le pied et à la face postérieure de la jambe.
Le traitement de l’épine calcanéenne:
1. Le repos (éviter la pratique du sport, éviter les longues marches).
2. Les semelles orthopédiques réalisées sur mesure et sur un empreinte en 3D
3. Les anti-inflammatoires pour réduire l’inflammation et soulager la douleur.
4. Exercices et étirements : ils contribuent à détendre les tissus de l’os du talon. Effectuer des exercices simples le matin ou le soir pour lutter contre votre douleur.
5. Le K-Taping
6. La kinésithérapie (comme par exemple avec les ondes de chocs)
par | 6 Juin 2014 | pathologie, Podologie
Définition
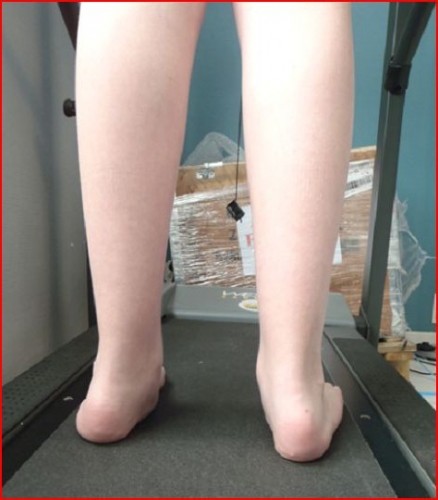
Affaissement plantaire à l’origine d’une augmentation de la surface d’appui de la voûte plantaire du pied sur le sol. Elle touche un grand nombre d’enfants avant 6 ans, qui avec le développement squelettique et musculaire voient leur voûte plantaire se creuser (apparition de l’arche plantaire) ce qui aboutit à la concavité physiologique de la voûte plantaire chez l’adulte. Néanmoins, chez certaines personnes, cette voûte plantaire ne se creuse pas et, à l’âge adulte, ce phénomène entraîne un pied plat.
Causes
Cette anomalie de la statique du pied, qui se traduit par un affaissement de la voûte plantaire avec une disparition de l’arche interne du pied, est d’origine soit congénitale, soit acquise. Le pied plat est le résultat d’une insuffisance musculaire et ligamentaire entraînant un relâchement de la tension et de la courbure de la voûte plantaire.
Symptômes
- Absence de douleurs ou après la puberté, des douleurs le plus souvent liées à un excès de poids peuvent apparaitre
- « Démarche en canard »
- Boiterie
- Déviation du talon vers l’extérieur dans la grande majorité des cas.
- Les spécialistes mettent en évidence une bascule du pied en dehors (pied plat valgus).
Traitement
par | 27 Mai 2014 | pathologie, Podologie
Analyse théorique des principaux défauts observés lors de la marche
La position du pied dans l’espace ne paraît pas être modifiée par la déformation du premier rayon. Aussi est-il possible de penser qu’un valgus éventuel de l’arrière-pied peut évidemment ajouter aux troubles statiques et dynamiques du premier rayon mais n’est pas la conséquence de cette déformation, y compris dans le cas d’une brièveté du premier métatarsien.
Le fait que les orteils externes soient, à ce stade, plus “hauts” que le gros orteil, montre qu’un dysfonctionnement de l’extenseur propre du gros orteil n’empêche pas la bonne position de l’avant-pied en supination et que cette attitude peut être attribuée à l’actif du tibial antérieur.
Le premier métatarsien est en adduction, le gros orteil est en abduction. Il est facile de concevoir que la chaussure féminine effilée soit de nature à favoriser l’abduction du gros orteil. En revanche, cette même chaussure ne pourra que comprimer les métatarsiens dans le plan horizontal. Il n’y a donc, à priori, aucune responsabilité de la chaussure dans la réalisation de l’adduction du métatarsien. Celui-ci ne peut exister que par les forces exercées sur sa surface articulaire antérieure par la base de la première phalange du gros orteil, aidées par la nouvelle configuration des tendons fléchisseur, extenseur, adducteur et abducteur, ainsi parfois, que par une obliquité exagérée en avant et en dedans de l’articulation cunéo-métatarsienne dans le cas du varus métatarsien congénital.
D’autre part, ce qui est à remarquer ici, c’est que les orteils externes sont bien placés voire “collés” les uns contre les autres. Leurs métatarsiens ne se sont donc pas “étalés” comme on l’entend si souvent, ce qui me fait préférer la formule “d’avant-pied élargi par l’adduction du premier métatarsien” augmenté parfois de l’abduction du cinquième métatarsien.
Ce fait est vérifiable radiographiquement, de même que les données anatomiques et biomécaniques nous montrent que la mobilité des trois métatarsiens moyens en abduction et en adduction est extrêmement faible.
Il n’est jamais constaté de défaut d’appui de la tête du premier métatarsien, dans le sens où celle-ci n’appuierait pas au sol. De même pour le gros orteil, excepté le cas de l’Hallux Erectus. Cependant, il sera possible de parler d’un mauvais appui dans le sens quantitatif et qualitatif dont les témoins seront les durillons en face plantaire interne au niveau de l’articulation métatarso- phalangienne et / ou inter-phalangienne. Ce mauvais appui est objectivé, au moins pour le gros orteil, par son valgus dans le plan frontal.
Au cours d’une phase de propulsion normale, la cinquième tête métatarsienne est la première à quitter le sol du fait de sa position en recul et de la pronation de l’avant-pied favorisant l’appui du premier rayon. Dans notre cas, la première tête métatarsienne quitte le sol au même moment. Les trois têtes métatarsiennes moyennes sont encore en appui, réalisant l’avant-pied rond.
Si nous considérons qu’il ne peut y avoir “d’abaissement” des têtes métatarsiennes moyennes du fait que celles-ci ne pourront jamais descendre plus bas que le niveau du sol, nous constaterons que la forme d’avant-pied rond est bien due à une position “haute” de la tête du premier métatarsien.
Cette position paraît être induite par la rigidité de l’articulation métatarso-phalangienne, reportant la flexion du premier rayon au niveau de l’articulation inter-phalangienne du gros orteil et la supination de l’avant-pied du fait de l’antériorisation du point de flexion du premier rayon.
Ces faits sont objectivés par les observations en profil interne.
par | 12 Mar 2014 | Non classé, pathologie
Le névrome de Morton peut être désigné sous d’autres termes:
- Métatarsalgie de Morton (une métatarsalgie est une douleur localisée au niveau de l’avant du pied).
- Maladie de Morton
- Syndrome de Morton
Définition :
La névrome de Morton (également nommée maladie de Morton ou métatarsalgie de Morton), est une formation pseudo-tumorale siégeant sur un trajet nerveux à la face plantaire du pied. La zone concernée est une zone d’anastomose entre les deux nerfs responsables de la sensibilité de la plante du pied : nerf plantaire médial et nerf plantaire latéral. Elle est l’une des plus vues en consultation de médecine générale, d’ostéopathie et derhumatologie.
Il s’agit d’une affection qui se caractérise par l’apparition de douleurs particulièrement vives ressemblant généralement à des brûlures et dont la source se situe au niveau du troisième ou du deuxième espace métatarsien (extrémité du pied entre la deuxième et la troisième racine des orteils). Cette douleur, qui irradie à la face latérale des orteils, est déclenchée quand le patient est en position debout ou lorsqu’il marche. Le patient est obligé de se déchausser pour faire cesser les douleurs et le port de chaussures trop étroites devient impossible.
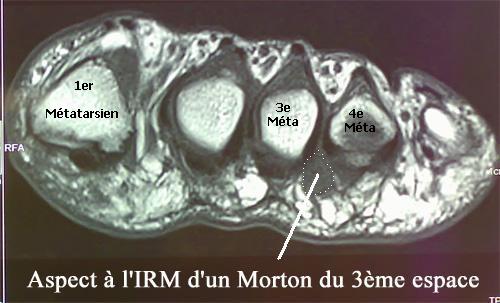
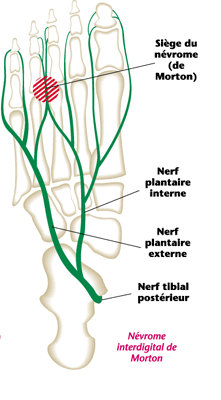
Causes
Les causes exactes de l’apparition de la maladie sont mal connues et peu étudiées. L’épaississement des fibres péri-nerveuses apparaîtrait à la suite de multiples traumatismes. Une irritation chronique (provoquée, par exemple, par le port de chaussures très serrées ou le port de talons hauts) entraînerait, à long terme, une régénération imparfaite des tissus. Le névrome de Morton serait ainsi une forme de tissu cicatriciel. Une anomalie de la structure osseuse du pied, même légère et ne provoquant pas de gêne sensible à la marche, peut favoriser l’apparition d’un névrome.
Symptômes
- Douleur: la douleur est décrite comme continue, lancinante et augmentée par la marche. Le névrome provoque une sensation de brûlure au niveau de l’avant du pied et des orteils.
- Fourmillements: le névrome peut entraîner l’apparition de paresthésies (fourmillements ou picotements ressentis au niveau des orteils et de l’avant du pied)
Traitement
- Utilisation de chaussures moins serrées.
- Les orthèses ou corticoïdes sont généralement utilisés pour traiter la névrome de Morton.
- Le K-taping
- Un autre traitement consiste à diminuer la symptomatologie douloureuse en prescrivant des anti-inflammatoires non-stéroïdiens (sans corticoïdes).
- La physiothérapie est quelquefois efficace. La chaleur ou le froid peuvent également soulager le patient. La chirurgie permet l exérèse du névrome et la disparition complète des douleurs, mais laisse parfois une insensibilité cutanée entre les orteils concernés.
- En cas de persistance de la douleur, une intervention chirurgicale sur la tumeur par section des ligaments situés entre les métatarses, est susceptible d’apporter une nette amélioration.
par | 18 Jan 2014 | pathologie
C’est une arthrose de la métatarso-phalangienne et de la métatarso-sésdamoïdienne. Elle est ostéophytique et ankylosante, primitive et sans désaxation articulaire.
Étiologies :
- Trauma ou micro trauma, sportif ou professionnel
- Pied égyptien
- Troubles statiques du pied (pied valgus, pied creux)
- Facteurs dystrophiques acquis ou congénitaux : ostéochondrite du I, séquelles d’algoneurodistrophie, immobilisation prolongée
- Arthrosique général, arthrites septiques, arthrites aseptiques, spondylarthropathies (goutte, …)
Symptomatologie
Stade I
- Douleur minime voire nulle, intermittente, en flexion dorsale de la métatarsophalangienne
- Douleur à la mobilisation avec peu de limitation articulaire
Stade II : arthrose constituée
- Douleur inexistante ou à type de fourmillements permanents
- Limitation de la flexion dorsale
- Craquement à la mobilisation et la douleur est recrée
- Hyperextension de l’interphalangienne pouvant entraîner un ongle traumatique
- Présence d’ostéophytes dorsales au niveau de la métatarsophalangienne, avec une peau rouge, amincie avec une bursite possible
- Hyperkératose sous l’interphalangienne et sous la cinquième tête métatarsiennes
Hallux limitus
Stade III : ankylose
- Rigidité totale
- Plus de douleur
- Gros orteil en barquette
- Productions ostéophytiques (saillie dorsale)
- Hyperkératose et peau sont pareilles au stade II
- Métatarsophalangienne fixée en flexion plantaire
La marche :
Sur le bord externe, rotation interne de hanche. Les 3 phases sont inexistantes et s’accompagnent d’une diminution de la longueur du pas.
Traitement :
- Médical : Injection intra-articulaire de corticoïdes
- Kinésithérapie
- Chirurgie: Ostéophytectomie, Arthroplastie prothétique, Arthrodèse en flexion dorsale
- Podologie: Traitement des kératopathies et des pathologies unguéales.
- Semelles orthopédiques
- K-taping
- Conseils de chaussant : éviter les talons hauts, chaussure avec empeigne haute, large et souple ainsi qu’un semelage rigide et un relevé de bout important







